Wenn KI Pflege entlastet: Wer schützt dann die Beziehung?
Warum wir in Deutschland über „Optimisation Drift“ sprechen müssen, bevor Effizienz zur heimlichen Definition guter Pflege wird.
Ich schreibe diesen Text mit einem gewissen Unbehagen. Nicht, weil ich KI in der Pflege ablehne. Im Gegenteil: Ich bin überzeugt, dass künstliche Intelligenz Pflege unterstützen kann. Sie kann Dokumentation erleichtern, Risiken sichtbar machen, Wissen schneller verfügbar machen und Pflegefachpersonen von Tätigkeiten entlasten, die heute viel zu viel Zeit binden.
Mein Unbehagen entsteht an einer anderen Stelle: Ich befürchte, dass wir KI in Deutschland vor allem unter dem Druck von Fachkräftemangel, Finanzierungsproblemen, Dokumentationslast und Entbürokratisierung einführen und dabei zu wenig darüber sprechen, was mit Beziehung, Biografie und professioneller Urteilskraft passiert.
Diese Sorge ist kein Argument gegen Innovation. Sie ist ein Argument dafür, rechtzeitig zu klären, welche Pflege wir mit KI eigentlich stärken wollen.
Pflege steht in Deutschland unter enormem Druck
Das deutsche Pflegesystem ist in einer schwierigen Lage. Die finanziellen Herausforderungen wachsen. Gleichzeitig fehlen qualifizierte Pflegefachpersonen. Viele Einrichtungen arbeiten an der Belastungsgrenze. Pflegefachpersonen versuchen im Alltag nicht selten einfach nur noch, die Versorgung irgendwie aufrechtzuerhalten: Dienste absichern, akute Risiken erkennen, Angehörige beruhigen, dokumentieren, prüfen, reagieren, weitergehen.
In dieser Situation klingt KI wie ein notwendiges Versprechen: weniger Bürokratie, schnellere Pflegeplanung, bessere Dokumentation, mehr Unterstützung im Alltag. Wenn eine KI eine Pflegeplanung formuliert, Dokumentationslücken schließt oder aus Sprache strukturierte Einträge erzeugt, kann das zunächst wie eine große Entlastung wirken.
Und ja: Diese Entlastung brauchen wir.
Aber die entscheidende Frage ist: Was passiert mit der gewonnenen Zeit? Kommt sie wirklich bei den Menschen an? Oder wird sie sofort wieder durch höhere Taktung, neue Prüfanforderungen, zusätzliche Fälle, neue Kontrolllogiken oder weitere Dokumentationspflichten aufgebraucht?
Wenn KI Zeit spart, aber diese Zeit nicht als Beziehungszeit geschützt wird, dann entsteht keine bessere Pflege. Dann entsteht möglicherweise nur ein effizienteres System unter weiterhin schlechten Bedingungen.
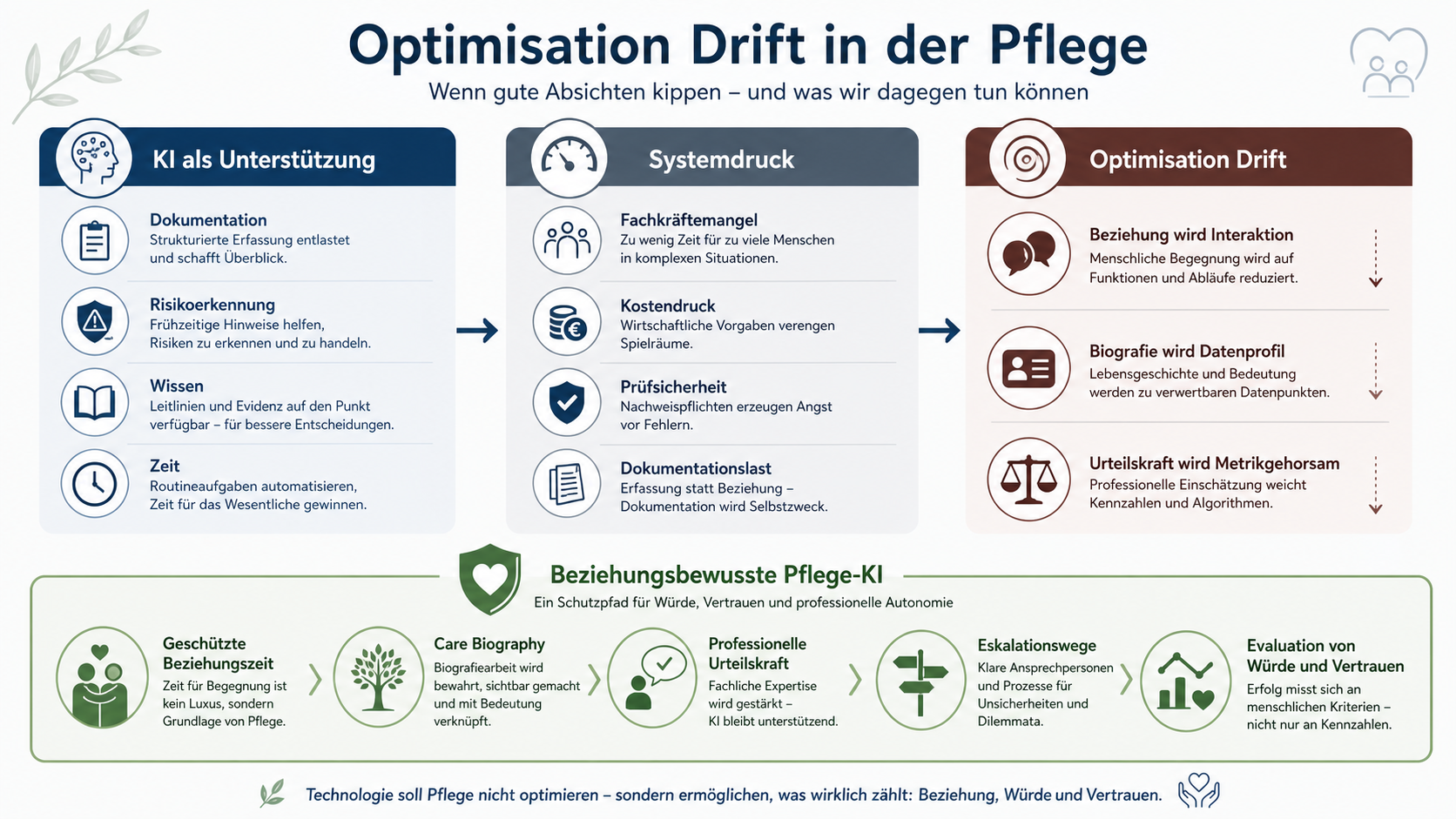
Das Problem heißt nicht KI. Das Problem heißt Zielverschiebung.
Der Pflegewissenschaftler Erman Yıldız beschreibt in einem aktuellen Beitrag im Journal of Psychiatric and Mental Health Nursing ein Risiko, das er „Optimisation Drift“ nennt. Der Begriff ist für die deutsche Pflegedebatte sehr hilfreich.
Optimisation Drift meint: Ein System beginnt, das zu optimieren, was messbar, steuerbar, prüfbar und kurzfristig entlastend ist und verschiebt dabei schleichend das Verständnis davon, was gute Versorgung eigentlich bedeutet.
Niemand muss dabei bewusst schlechte Pflege wollen. Niemand muss sagen: „Wir ersetzen Beziehung.“ Es reicht, wenn unter Druck bestimmte Dinge wichtiger werden als andere: Dokumentationsvollständigkeit, Durchlaufzeiten, Prüfsicherheit, Risikoscores, Auslastung, Kennzahlen, Standardisierung.
Dann kann aus Unterstützung Ersatz werden. Aus Beziehung wird Interaktion. Aus Biografie wird Datenprofil. Aus professioneller Urteilskraft wird die Pflicht, einem Systemoutput zu folgen oder Abweichungen zu begründen.
Genau diese leise Verschiebung ist gefährlich, weil sie nicht sofort als Verlust erkennbar ist.
Grafik: Ki-generiert mit Image2 von OpenAI
Eine formal korrekte Pflegeplanung kann trotzdem an der Person vorbeigehen
Viele Pflegefachpersonen kennen den Druck, dass Dokumentation „stimmen“ muss. Nicht selten geht es im Alltag darum, dass eine Pflegeplanung prüfsicher ist, dass Maßnahmen nachvollziehbar erscheinen und dass Aufsichtsbehörden oder Kostenträger zufrieden sind. KI kann hier helfen. Sie kann Texte strukturieren, Formulierungen vorschlagen und aus Beobachtungen schneller eine scheinbar vollständige Planung erzeugen. Aber eine entscheidende Frage bleibt: Ist diese Pflegeplanung noch Ausdruck pflegefachlicher Beziehung, Beobachtung und Verantwortung? Oder ist sie vor allem ein formal korrektes Dokument? Eine von KI geschriebene Pflegeplanung kann sprachlich sauber, fachlich plausibel und formal vollständig sein und trotzdem an der Person vorbeigehen. Pflegeplanung ist nicht nur Textproduktion. Sie ist Ausdruck einer pflegefachlichen Auseinandersetzung mit einem Menschen: Was ist ihm wichtig? Wovor hat sie Angst? Welche Routinen geben Sicherheit? Welche biografischen Erfahrungen prägen Verhalten? Welche Angehörigen sind wichtig? Welche Schamgrenzen gibt es? Welche kleinen Zeichen zeigen Überforderung, Rückzug oder Vertrauen? Wenn diese Dimensionen nicht mehr wirklich erhoben, verstanden und verhandelt werden, sondern nur noch aus Daten, Standards und Textbausteinen abgeleitet werden, wird Pflege zwar dokumentierbarer aber nicht unbedingt menschlicher.KI kann Beziehung simulieren
Ein zweiter Punkt ist mindestens genauso wichtig. KI-Systeme können heute nicht nur strukturieren, rechnen oder dokumentieren. Sie können auch empathisch formulieren. Sie können zuhören, validieren, nachfragen und trösten. Studien zu Mental-Health-Chatbots zeigen, dass Nutzerinnen und Nutzer durchaus eine Art digitale therapeutische Allianz erleben können. Manche beschreiben Dankbarkeit, Bindung oder das Gefühl, verstanden zu werden. Das ist nicht einfach bedeutungslos. Wenn Menschen sich durch ein digitales System kurzfristig unterstützt fühlen, kann das hilfreich sein. Gerade bei niedrigschwelligen Angeboten, Einsamkeit, Wartezeiten oder Scham kann digitale Unterstützung eine wichtige Rolle spielen. Aber genau darin liegt auch das Risiko: Wenn simulierte Beziehung gut funktioniert, kann sie organisatorisch als Ersatz für menschliche Beziehung missverstanden werden. Yıldız warnt deshalb davor, alliance-like chatbot support mit therapeutischer Präsenz zu verwechseln. Eine digitale Allianz kann sich unterstützend anfühlen. Aber sie ist nicht dasselbe wie eine verantwortliche pflegerische oder therapeutische Beziehung. Eine KI kann empathisch klingen. Aber sie trägt keine menschliche Sorge. Sie entscheidet sich nicht, einem anderen Menschen begrenzte Zeit, Aufmerksamkeit und emotionale Kraft zu schenken. Sie übernimmt keine moralische Verantwortung. Sie kann nicht wirklich sagen: „Du bist mir wichtig.“ Für die Pflege ist das kein philosophisches Detail. Es ist ein Qualitätsmerkmal.Pflege ist mehr als korrekte Reaktion
Pflege geschieht oft in Momenten erhöhter Verletzlichkeit: bei Demenz, Angst, Schmerzen, Abhängigkeit, Scham, Einsamkeit, Krisen, Sterben oder familiärer Überforderung. In solchen Situationen reicht eine korrekte Antwort nicht immer aus. Menschen brauchen nicht nur Information. Sie brauchen manchmal Gegenwart. Sie brauchen jemanden, der aushält, dass eine Situation nicht sofort lösbar ist. Jemanden, der Veränderungen bemerkt, ohne dass sie in einem Score auftauchen. Jemanden, der nachfragt, obwohl die Dokumentation schon vollständig aussieht. Pflegebeziehung ist nicht romantischer Zusatz. Sie ist Teil fachlicher Qualität. Gerade deshalb wäre es fatal, Beziehung nur noch als etwas zu betrachten, das entsteht, wenn nach Dokumentation, Organisation und Risikomanagement noch Zeit übrig ist. Beziehungszeit ist kein Effizienzrest.Biografie darf nicht zum Datenprofil schrumpfen
Ein weiterer wichtiger Begriff in der aktuellen Diskussion ist „Care Biography“. Gemeint ist eine biografieorientierte Sicht auf Versorgung: Menschen haben nicht nur Diagnosen, Risiken und Maßnahmen. Sie haben eine Geschichte. Sie haben Erfahrungen mit Abhängigkeit, Krankheit, Hilfe, Verlust, Familie, Arbeit, Rollen, Körper, Scham, Autonomie und Vertrauen. Eine gute Pflege-KI müsste diese Biografie nicht ersetzen, sondern besser sichtbar machen. Sie müsste helfen, Präferenzen, Gewohnheiten, Sorgebeziehungen und Lebensgeschichte so zu dokumentieren, dass sie im Alltag handlungsleitend werden. Das Gegenteil wäre eine Datenproxy-Pflege: Das System leitet aus Verhalten, Scores, Routinen, Sensorik oder Dokumentationsmustern ab, wer eine Person angeblich ist und was sie braucht. Dann erscheint Versorgung personalisiert, ist aber möglicherweise nur datengetrieben. Die Person wird durch ihr Profil ersetzt. Das ist besonders problematisch in der Pflege, weil viele pflegebedürftige Menschen nicht immer laut, klar oder kontinuierlich für ihre eigene Perspektive eintreten können. Bei Demenz, psychischer Belastung, Sprachbarrieren, Erschöpfung oder Abhängigkeit kann die Gefahr besonders groß sein, dass Daten lauter sprechen als die Person selbst.Die Pflegebasis ist nicht das Problem — sie trägt das Problem
Es wäre zu einfach, jetzt zu sagen: Pflegefachpersonen müssten KI nur reflektierter einsetzen. Viele Pflegefachpersonen haben im Alltag gar nicht die Zeit, solche Fragen theoretisch zu diskutieren. Sie müssen Versorgung sichern. Sie müssen priorisieren. Sie müssen mit Personalmangel, Dokumentationsanforderungen und steigenden Erwartungen umgehen. Gerade deshalb darf die Verantwortung für eine gute KI-Implementierung nicht allein an die Praxis delegiert werden. Wenn Politik, Kostenträger, Anbieter, Träger und Aufsicht KI einführen oder fördern, müssen sie auch Verantwortung dafür übernehmen, welche Pflege dadurch wahrscheinlicher wird. Es reicht nicht, Entbürokratisierung zu versprechen. Es muss geprüft werden, ob tatsächlich Beziehungszeit entsteht, ob professionelle Urteilskraft gestärkt wird und ob pflegebedürftige Menschen sich weiterhin gesehen fühlen. Sonst entsteht eine paradoxe Situation: KI wird mit dem Versprechen eingeführt, Pflege zu entlasten aber am Ende wird nur die Belastungsgrenze verschoben.Wir haben in Deutschland kaum belastbare Daten
Für das deutsche Pflegesystem fehlen bislang weitgehend belastbare Studien zu diesen Fragen. Wir wissen zu wenig darüber, wie KI die Pflegebeziehung verändert. Wir wissen zu wenig darüber, wie Pflegebedürftige, Bewohnerinnen und Bewohner, Patientinnen und Patienten oder pflegende Angehörige KI-gestützte Pflege erleben. Wir wissen zu wenig darüber, ob gewonnene Zeit tatsächlich in Beziehung zurückfließt. Diese Forschungslücke ist kein Grund, die Debatte zu verschieben. Sie ist ein Grund, sie jetzt zu beginnen. Denn KI wird nicht erst eingeführt, wenn die Evidenzlage perfekt ist. Sie wird eingeführt, weil der Druck hoch ist. Genau deshalb brauchen wir eine Sprache für die Risiken, bevor Routinen, Geschäftsmodelle und Prüfpraktiken Fakten schaffen. Ein wissenschaftlicher Nachweis für jede Sorge liegt noch nicht vor. Aber die Sorge ist fachlich plausibel, international anschlussfähig und pflegeethisch relevant.Was wir jetzt fordern sollten
Aus meiner Sicht ergeben sich daraus mindestens sechs Anforderungen:- KI darf Beziehungszeit nicht ersetzen. Wenn KI Dokumentation erleichtert, muss sichtbar werden, ob die gewonnene Zeit tatsächlich für Menschen genutzt wird.
- KI darf Biografie nicht auf Daten reduzieren. Pflegebedürftige Menschen müssen mehr bleiben als Profile, Risiken und Verhaltensmuster.
- KI darf professionelle Urteilskraft nicht verdrängen. Scores, Vorschläge und automatisierte Pflegeplanungen dürfen pflegefachliches Denken unterstützen, aber nicht ersetzen.
- KI muss transparent sein. Menschen müssen wissen, wann sie mit einem Menschen und wann sie mit einem System interagieren.
- In vulnerablen Situationen braucht es klare menschliche Eskalationswege. Besonders in psychischen Krisen, bei Demenz, Palliative Care, Einsamkeit, Gewalt, Überforderung oder Suizidalität darf kein Mensch in einer Chatbot-Sackgasse landen.
- Evaluation muss mehr messen als Effizienz. Wir brauchen Daten zu Vertrauen, Beziehung, erlebter Würde, professioneller Urteilskraft, moralischem Stress und tatsächlicher Beziehungszeit.
Eine Vision guter Pflege mit KI
Vielleicht klingt das alles anspruchsvoll. Vielleicht sogar unrealistisch in einem System, das heute schon kaum den Alltag bewältigt. Aber gerade deshalb müssen wir diese Vision formulieren. Denn wenn Pflege ihre eigene Vorstellung guter Pflege nicht mehr ausspricht, wird sie von anderen Logiken definiert: von Kosten, Kennzahlen, Dokumentationspflichten, Softwarefunktionen und Prüfanforderungen. KI kann Pflege stärken. Aber nur, wenn wir vorher sagen, was sie stärken soll. Sie sollte Pflegefachpersonen entlasten, damit mehr Beziehung möglich wird. Sie sollte Dokumentation unterstützen, damit Biografie nicht verloren geht. Sie sollte Risiken sichtbar machen, ohne professionelle Urteilskraft zu verdrängen. Sie sollte Angehörige und Pflegebedürftige informieren, ohne menschliche Verantwortung zu ersetzen. Die entscheidende Frage lautet nicht: Kann KI Pflegeplanung schreiben? Die entscheidende Frage lautet: Hilft diese Pflegeplanung, einen Menschen besser zu verstehen oder macht sie nur das System zufriedener?Schlussgedanke
Wenn ein System nur noch überlebt, verliert es leicht die Sprache für das, was es eigentlich schützen soll. Pflege braucht Entlastung. Dringend. Aber sie braucht auch eine Vorstellung davon, was nicht verloren gehen darf. KI darf uns Arbeit abnehmen. Aber sie darf uns nicht abnehmen, worin Pflege im Kern besteht. Wenn wir Pflege-KI nur nach Effizienz bewerten, merken wir vielleicht zu spät, was sie uns gekostet hat.Literatur und fachlicher Hintergrund
Dieser Beitrag ist ein Diskussionsimpuls, kein systematisches Review. Er stützt sich insbesondere auf den aktuellen Debattenbeitrag von Erman Yıldız zu „Optimisation Drift“ und Substitutionsrisiken in KI-gestützter personalisierter Mental-Health-Nursing sowie auf Arbeiten zu Digital Therapeutic Alliance, Human Empathy in AI-Driven Therapy, Care Biography und pflegefachlichen Perspektiven auf KI in der Pflege.
Zentrale Quellen:
- Yıldız, E.2026. “Optimisation Drift and Substitution Risk in Artificial Intelligence–Supported Personalised Mental Health Nursing: A Critical Synthesis on Therapeutic Presence and Care Biography.” Journal of Psychiatric and Mental Health Nursing1–7. DOI: 10.1111/jpm.70137.
- Tieu, M., Allande-Cussó, R., Collier, A., Cochrane, T., Pinero de Plaza, M. A., Lawless, M., Feo, R., Perimal-Lewis, L., Thamm, C., Hendriks, J. M., Lee, J., George, S., Laver, K., & Kitson, A. (2024). Care biography: A concept analysis. Nursing Philosophy, 25, DOI: 10.1111/nup.12489.
- Bodur et al. (2025): Artificial intelligence in nursing practice. BMC Nursing BMC Nursing, 1263, Vol. 24, DOI: 10.1186/s12912-025-03775-6.
- Beatty C, Malik T, Meheli S and Sinha C (2022) Evaluating the Therapeutic Alliance With a Free-Text CBT Conversational Agent (Wysa): A Mixed-Methods Study. Front. Digit. Health 4:847991. DOI: 10.3389/fdgth.2022.847991.
- Rubin M, Arnon H, Huppert J, Perry A Considering the Role of Human Empathy in AI-Driven Therapy, JMIR Ment Health 2024;11:e56529 DOI: 10.2196/56529.
- Malouin-Lachance A, Capolupo J, Laplante C, Hudon A, Does the Digital Therapeutic Alliance Exist? Integrative Review, JMIR Ment Health 2025;12:e69294, DOI: 10.2196/69294.
Transparenzhinweis
Dieser Beitrag wurde von Christian Kolb fachlich konzipiert, redaktionell verantwortet und in kooperativer Zusammenarbeit mit einem spezialisierten Hermes Agenten für Pflegewissenschaft und Pflege-KI erstellt. Der Agent arbeitet auf Basis des Modells OpenAI GPT-5.5. Die redaktionelle Verantwortung für Inhalt, Einordnung und Veröffentlichung liegt vollständig bei Christian Kolb.




0 Kommentare